Pandemia COVID-19, która zmieniła wszystko – pięć lat doświadczeń USK
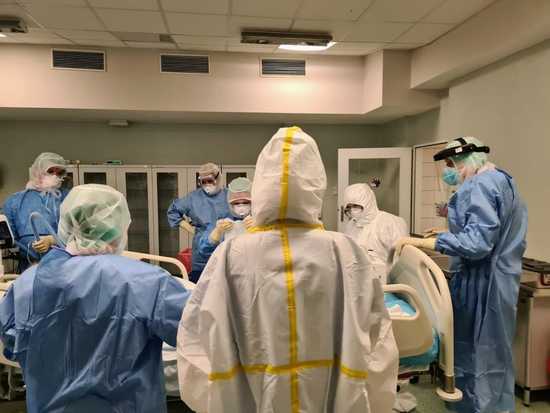
Właśnie mija pięć lat od momentu, gdy świat stanął w obliczu jednego z największych kryzysów zdrowotnych. Pandemia COVID-19, która rozpoczęła się w Chinach, błyskawicznie ogarnęła kolejne kraje, a dokładnie 4 marca 2020 roku dotarła do Polski, zmieniając życie milionów ludzi. Na Dolnym Śląsku jedną z kluczowych placówek w walce z pandemią był Uniwersytecki Szpital Kliniczny we Wrocławiu, przez który przewinęły się tysiące pacjentów wymagających specjalistycznej opieki. Dziś, po pięciu latach, wracamy do tamtych wydarzeń.
– Już pod koniec 2019 roku dramatyczne informacje docierały do Polski i było wiadomo, że w końcu wirus do nas dotrze– przyznaje prof. Waldemar Goździk, kierownik Kliniki Anestezjologii i Intensywnej Terapii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. – Po tym, co widzieliśmy na świecie, wszyscy mieliśmy świadomość, że to jest poważna choroba, ale nie bardzo wiedzieliśmy, jak ją leczyć.
Prof. Goździk przyznaje, że przed szpitalem stanęło ogromne wyzwanie organizacyjne.
Naczelny epidemiolog USK we Wrocławiu dr hab. Jarosław Drobnik, prof. UMW nie ukrywa, że w pierwszej fazie szpital był zdany sam na siebie.
– Brakowało skoordynowanych działań na szczeblu centralnym oraz jasnych wytycznych dla ośrodków medycznych i dla społeczeństwa. Żaden szpital, nie tylko w Polsce, nie był przygotowany na taką skalę problemu – zaznacza. – Właściwie przez pierwsze pół roku uczyliśmy się na żywym organizmie jak zarządzać tym zdarzeniem.
Zaczęło się poszukiwanie sprzętu, z którym jak wiadomo na początku były ogromne problemy. Maski, kombinezony, respiratory – wszystko było potrzebne natychmiast. Potrzebne były też izolowane miejsca dla zarażonych.
– Chodziło o to, aby poza przyjmowaniem zakażonych dalej prowadzić w miarę normalną działalność, bo przecież nikt „nie odwołał” zawałów, udarów czy nowotworów– dodaje epidemiolog i podkreśla, że ogromnym wyzwaniem było takie zorganizowanie pracy, aby pacjenci zakażeni i niezakażeni nie mieli ze sobą kontaktu.
W szpitalu działał zespół kryzysowy, który każdego dnia podejmował kluczowe decyzje dotyczące organizacji pracy i zarządzania personelem, który był narażony na zakażenie.
– W drugiej fali, jesienią 2020 roku szpital stał na skraju wydolności, wręcz nad przepaścią – obrazowo przypomina sobie ten czas prof. Jarosław Drobnik. Jak tłumaczy, szpital nie mógł stać się wyłącznie ośrodkiem covidowym, bo byli też pacjenci potrzebujący innej pomocy. Dzięki wielkiemu wysiłkowi udało się stworzyć strefy buforowe i oddzielne obszary, tylko dla zarażonych.
Z każdym dniem przybywało pacjentów wymagających intensywnej terapii. Powstało kilka takich dedykowanych miejsc, ale to szybko okazało się niewystarczające. Potem udało się zorganizować 16 stanowisk wentylacji mechanicznej w starym kampusie przy ul. M. Curie-Skłodowskiej.
– Chorzy, którzy trafiali na intensywną terapię byli w bardzo ciężkim stanie – wspomina prof. Goździk.– Nikt z nas wcześniej nie widział czegoś takiego. To był piorunujący przebieg. Najgorsza była Delta, ona rzeczywiście zabijała i to bardzo szybko – dodaje. – Nawet jeśli udawało się nam przeprowadzić tych pacjentów przez terapię, to szkody wyrządzone przez tę chorobę były potworne. Oni mieli po prostu zniszczone płuca i te konsekwencje widać do dzisiaj. Choć trzeba powiedzieć, że jak na te dramatyczne warunki, mieliśmy dobre wyniki leczenia z wykorzystaniem ECMO. Co drugi nasz pacjent podłączony do tej aparatury przeżywał, co w świecie nie było tak częste.
Na granicy życia i śmierci
Wirus SARS-Cov-2 nie wybierał, ciężko chorowali nie tylko ludzie starsi czy schorowani, ale także młodzi. Jednym z takich pacjentów był 28-latek z Wałbrzycha. Mateusz Rambacher zachorował w listopadzie 2020 roku. Myślał, że to zwykłe przeziębienie, ale wysoka gorączka nie ustępowała. Trafił najpierw do szpitala w Wałbrzychu, później w Dzierżoniowie, a ostatecznie do Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. Jego stan był krytyczny. Miał obustronne zapalenie płuc. Przez półtora miesiąca był w śpiączce. Lekarze zdecydowali się na terapię ECMO, czyli tzw. płucoserce. Był podłączony do aparatury przez sześć tygodni, w tym czasie dwa razy doszło do zatrzymania akcji serca.
– Pamiętam, że został zakwalifikowany do przeszczepu płuc w Gdańsku, ale na szczęście dzień przed wyjazdem płuca podjęły pracę – wspomina prof. Waldemar Goździk
Pan Mateusz spędził w szpitalach w sumie niemal cztery miesiące. Przed wyjściem z USK ćwiczył klękanie na jedno kolano, bo chciał oświadczyć się swojej dziewczynie. Dziś jest już po ślubie, wrócił do pracy, ale jak mówi, o koronawirusie nie da się zapomnieć.
Na ciele zostały blizny, 18 blizn, po aparaturze ECMO, po drenach w płucach, po wkłuciach centralnych, ale śmieje się, że to są blizny wojenne. Tą bitwę udało się wygrać dzięki lekarzom z USK.
– Zawdzięczam im życie i nigdy o tym nie zapomnę – podkreśla Mateusz Rambacher.
Szpital tymczasowy
W marcu 2021 roku we Wrocławiu został uruchomiony szpital tymczasowy, który w założeniach mógł przyjąć nawet 400 pacjentów. Do prowadzenia tej placówki wojewoda wyznaczył Uniwersytecki Szpital Kliniczny, jego szefem został kierownik Szpitalnego Oddziału Ratunkowego dr Janusz Sokołowski, który na tzw. pierwszej linii frontu był od początku do końca pandemii. Jak mówi, restrykcyjne zalecenia epidemiologiczne, izolacje, kwarantanny, zakazy gromadzenia się itp. początkowo przyniosły efekt i w Polsce nie było tak dramatycznie, jak na przykład we Włoszech, a potem było lato i mniej zakażeń. Kryzys przyszedł jesienią i każdego dnia do szpitala przy ul. Borowskiej, a potem do szpitala tymczasowego, byli przywożeni kolejni ciężko chorzy pacjenci.
W pawilonach przy ulicy Rakietowej było 20 stanowisk do wentylacji mechanicznej, które obsługiwała załoga z Kliniki Anestezjologii i Intensywnej Terapii USK. Dzięki temu można było stosować u pacjentów z niewydolnością oddechową tlenoterapię z wysokimi przepływami tzw. high flow, która często pozwalała uniknąć podłączenia do respiratora. W sumie od początku pandemii do marca 2022 r. w szpitalu tymczasowym hospitalizowanych było około 1 300 chorych.
– Po pandemii na długo pozostało zmęczenie po nieprzespanych nocach, ale do dziś pamiętam zaangażowanie personelu USK – wspomina dr Janusz Sokołowski – Mimo ogłoszonej rekrutacji oraz licznych apeli o wsparcie, ostatecznie leczeniem chorych na COVID-19 zajmował się jedynie personel medyczny, delegowany z USK.
Przy ul. Rakietowej dyżur pełniło naprzemiennie 260 lekarzy, blisko 150 pielęgniarek, ratownicy i opiekunowie medyczni, jak również pracownicy administracji. Do pracy w tych dramatycznie trudnych warunkach zgłosili się też studenci i absolwenci Uniwersytetu Medycznego we Wrocławiu.
Prof. dr hab. Katarzyna Madziarska, kierownik Kliniki Diabetologii, Nadciśnienia Tętniczego i Chorób Wewnętrznych USK we Wrocławiu, która w czasie pandemii była lekarzem kierującym szpitalem tymczasowym, wspomina tamten okres jako jeden z najtrudniejszych w swojej karierze.
– Każdy dzień był walką o życie pacjentów, a także o nasze własne zdrowie. Pracowaliśmy w ekstremalnych warunkach, niejednokrotnie podejmując decyzje pod ogromną presją. Pamiętam pacjentów, którzy jeszcze chwilę wcześniej byli w dobrym stanie, a po kilku godzinach musieli być podłączani do urządzeń wspomagających. Były momenty zwątpienia, ale także niesamowitej solidarności w zespole – podkreśla prof. Katarzyna Madziarska. – To doświadczenie nas z pewnością bardzo zmieniło, ale i wzmocniło. To również bardzo dobre doświadczenie, jeśli chodzi o organizację. Choć początkowo było trudno, to w dość szybkim tempie szpital tymczasowy działał bardzo sprawnie. Ta rocznica to świetna okazja, żeby jeszcze raz podziękować każdemu, kto był w naszym zespole.
Oddanie, które ratowało życie
Obecny dyrektor USK, a wówczas dyrektor ds. lecznictwa dr Marcin Drozd, podkreśla, że najbardziej zapamiętał ogromne zaangażowanie pracowników szpitala.
– Było jak na froncie. Każdy z pracowników był narażony na zakażenie, chorowali, tracili bliskich, odchodzili ich koledzy. Wirus nie znał granic ani profesji. Wszystkim zaangażowanym w tamtym czasie zawsze należą się pamięć i podziękowania – podkreśla dr Drozd. – Dla mnie najważniejsza była misja stworzenia w szpitalu tymczasowym dobrej atmosfery współpracy. Warto pamiętać, że jednego dnia w nowym zespole znaleźli się lekarze i pielęgniarki z różnych klinik, a mimo to musieli natychmiast przystąpić do leczenia pacjentów.
Dyrektor zaznacza, że była to niezwykła mobilizacja i współpraca specjalistów różnych dziedzin, która pokazała, jak istotne jest interdyscyplinarne działanie i otwartość na nowe rozwiązania.
– Pacjenci mieli doskonałą opiekę. W dyżurce lekarskiej szpitala tymczasowego dyżurowali lekarze nawet siedmiu specjalności – wspomina dr Marcin Drozd. – To sytuacja wyjątkowa, na co dzień niespotykana. Nie mieliśmy takich doświadczeń, ale doskonale pamiętam, jak potrafili współpracować, rozmawiać o pacjentach i profesjonalnie się nimi zajmować. To właśnie dzięki tej elastyczności i determinacji udało się uratować tak wiele ludzkich istnień.
Nadzieja na życie – kolejki do punktów szczepień
Pierwsze szczepionki pojawiły się w Polsce 26 grudnia 2020 roku. 10 tys. sztuk preparatu firm Pfizer i BioNTech zatwierdzonych przez Europejską Agencję Leków dotarło do naszego kraju w sobotę. Następnego dnia zaczęły się szczepienia. Początkowo zainteresowanie było ogromne, Ministerstwo Zdrowia ustaliło zasady, zgodnie z którymi w pierwszej kolejności miały być zaszczepione osoby szczególnie narażone na zakażenie. Do tak zwanej „grupy zero” należeli w pierwszej kolejności medycy oraz pracownicy aptek, stacji sanitarno-epidemiologicznych, domów pomocy społecznej oraz studenci i wykładowcy uczelni medycznych. Uniwersytecki Szpital Kliniczny we Wrocławiu był jednym z 73 szpitali w kraju, do których trafiła pierwsza partia szczepionek. Na czele zespołu ds. szczepień stanął wtedy dr Edwin Kuźnik, który pamięta pierwszy transport.
– To był 27 grudnia 2020 roku, niedziela rano. Mieliśmy gotową listę lekarzy, którzy w pierwszej kolejności mieli dostać szczepionkę. Już pierwszego dnia udało się zaszczepić około 150 osób – wspomina dr Edwin Kuźnik, ówczesny szef Zespołu ds. szczepień przeciwko COVID-19. – W sumie przez cały okres pracy dwóch klinicznych punktów, przy ul. M. Curie-Skłodowskiej i przy Borowskiej, udało się zaszczepić ponad 400 tysięcy osób. Najwięcej chętnych zgłosiło się w maju 2021 roku, tylko w tym miesiącu szczepionki dostało około stu tysięcy osób. W miarę jak wirus stawał się mniej zjadliwy, zainteresowanie ochroną malało, aż w końcu punkty szczepień zostały zamknięte.
Stan epidemii został w Polsce zniesiony 16 maja 2022 roku, jednak w dalszym ciągu obowiązywał stan zagrożenia epidemicznego. Ostatecznie został on zniesiony 1 lipca 2023 roku.
Czy COVID-19 to już tylko historia?
Naczelny epidemiolog USK dr hab. Jarosław Drobnik, prof. UMW jest przekonany, że COVID-19 to nadal nie jest tylko historia, on ciągle jest, chociaż nauczyliśmy się z nim żyć.
– Wirus mutował, żeby przetrwać i złagodniał, ale to nie znaczy, że nie stwarza problemów – mówi prof. Drobnik.
Ekspert podkreśla, że teraz wirus ma inne oblicze, ma twarz powikłań odległych związanych ze spowolnieniem psychomotorycznym, z osłabieniem, czasami uszkodzeniem nerek czy serca.
– Dziś już nie zabija, ma raczej charakter ambulatoryjny, ale mimo łagodnego przebiegu widzimy odroczone powikłania– dodaje prof. Drobnik i ocenia – Dziś jako szpital jesteśmy mentalnie i organizacyjnie lepiej przygotowani na podobne wydarzenie, ale w przyszłości konieczne będzie systemowe i merytoryczne zarządzanie na szczeblu krajowym oraz lepsze komunikowanie zadań, aby uzyskać większą skuteczność w przypadku tak poważnego zagrożenia.
Niezwykle istotną rolę odgrywają szczepienia, które pozostają najskuteczniejszym narzędziem w zapobieganiu ciężkim przypadkom COVID-19 oraz hospitalizacji. Obecnie dostępne szczepionki są na bieżąco aktualizowane, aby skuteczniej chronić przed dominującymi wariantami wirusa. W Polsce można skorzystać z kolejnych dawek przypominających, które pozwalają na utrzymanie odporności i ograniczenie ryzyka poważnych konsekwencji zdrowotnych. Specjaliści podobnie jak w przypadku grypy, zachęcają do szczepień, podkreślając, że choć wirus nie wywołuje już globalnych lockdownów, to wciąż wymaga czujności i odpowiedzialnego podejścia w zakresie profilaktyki zdrowotnej.
Fot. Archiwum USK we Wrocławiu
Dodaj komentarz










Komentarze (0)